Pierwsza pomoc
Porady
1. Postępowanie z poszkodowanymi przy omdleniu
Omdlenie to krótkotrwała utrata przytomności, spowodowana niedostatecznym dotlenieniem mózgu. Niedotlenienie może powstać z różnych przyczyn, np. braku tlenu w powietrzu, zaburzenia oddychania, zwężenia naczyń krwionośnych w obrębie mózgu, zbyt niski poziom cukru we krwi.
Objawy omdlenia mogą poprzedzać:
- zawroty głowy
- zaburzenia widzenia
- kołatanie serca
- nudności
- wymioty
- przyśpieszony oddech
- bladość powłok skórnych
- pocenie się
- człowiek przewraca się, kontroluje to resztkami świadomości.
Nie wolno:
- zostawiać ratowanego samego
- podawać niczego doustnie
- polewać twarzy wodą
- podkładać pod głowę np. poduszki (może to spowodować zwężenie lub zamknięcie dróg oddechowych).
Należy:
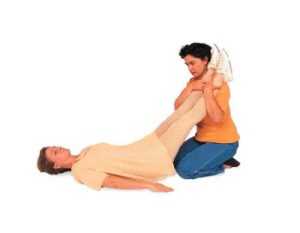
- ułożyć rannego w pozycji czterokończynowej, tj. na wznak z uniesieniem wszystkich kończyn pod kątem 90° do tułowia
- pozostawić w tej pozycji 20 sekund, następnie opuścić je na około 10 – 15 sekund i ponownie unieść; powtarzać przez około 2 – 3 minuty
- jeżeli świadomość nie powróci, to ułożyć rannego w pozycji bocznej bezpiecznej i wezwać Pogotowie Ratunkowe, tel. 999
- spróbować ustalić przyczynę omdlenia; sprawdzić czy ratowany doznał urazu i czy krwawi
- jeżeli objawy ustępują, po kilku minutach pomóc wstać; pozostać przy ratowanym, gdyż omdlenie może się powtórzyć
- sprawdzić czy u ratowanego pojawiły się następujące objawy: nierówność źrenic, zaburzenia mowy, widzenia, osłabienie siły mięśniowej prawej lub lewej części ciała, opadanie prawego lub lewego kącika ust (może to być udar mózgu)
- obserwować ratowanego; jeżeli ponownie zemdleje, ułożyć go w pozycji bocznej bezpiecznej.
- Pozycja boczna bezpieczna.
- Ułożenie to stosuje się wówczas, gdy znajdziemy poszkodowanego nieprzytomnego, który oddycha i ma zachowaną pracę serca a także po prawidłowo przeprowadzonej reanimacji lub nieskutecznej pomocy w przypadku omdlenia.
2. Postępowanie z poszkodowanym przy utracie przytomności
Na skutek zaburzeń świadomości człowiek może stracić orientację. Na ogół nie można nawiązać logicznego kontaktu słownego z ratowanym, nie reaguje on na bodźce zewnętrzne np. uciśnięcie ręki.
Objawy:
- zaburzenia orientacji
- brak reakcji na ból
- brak reakcji na bodźce zewnętrzne
- brak logicznego kontaktu słownego z ratowanym
- śpiączka
- zostawić ratowanego samego
- podawać niczego doustnie
- podkładać niczego pod głowę (można spowodować zwężenie lub zamknięcie dróg oddechowych)
- pozostawić w pozycji na wznak.
- wezwać Pogotowie Ratunkowe
- odgiąć głowę ratowanego do tyłu, tak aby broda skierowana była do góry
- sprawdzić czy ratowany oddycha; jeśli nie – natychmiast rozpocząć sztuczne oddychanie
- sprawdzić sprawdzić czy ma wyczuwalne tętno i czy oddycha; jeśli nie – rozpocząć resuscytację
- jeżeli ratowany jest nieprzytomny, ale ma wyczuwalne tętno i oddycha – ułożyć go w pozycji bocznej bezpiecznej.
- należy oczyścić jamę ustną ratowanego z wszelkich zanieczyszczeniach, usuwając także sztuczną szczękę
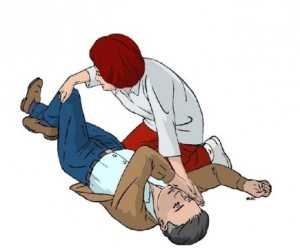
- ręce ułożyć wzdłuż tułowia ratowanego
- zgiąć nogę bliższą ratownika w kolanie i stopę podsunąć pod staw kolanowy nogi wyprostowanej
- nogę zgiętą odepchnąć od siebie wykorzystując zasadę dźwigni tak, aby pośladki poszkodowanego uniosły się, wówczas włożyć pod pośladek rękę bliższą ratownikowi, pamiętając o wyprostowanych palcach ręki
- ciągnąć nogę zgiętą do siebie – ratownik powoduje przetoczenie się poszkodowanego na bok (należy to robić powoli obserwując głowę ratowanego
- łapiąc za nadgarstek i staw barkowy rękę, na której leży ratowany wyciągamy od ratownika
- odginamy głowę do tyłu, aby udrożnić drogi oddechowe
- rękę, która spoczywa za ratowanym zginamy w łokciu i przesuwamy jej dłoń do twarzy ratowanego
- dłoń przy głowie układamy tak, aby głowa nie spoczywała na dłoni, a mianowicie kciuk powinien trafić pod brodę, a reszta palców przy policzku; ułożenie to powoduje niezmienną pozycję głowy
- nogę, która jest wyprostowania należy zgiąć w kolanie i ułożyć ją przy już zgiętej, bliżej przy ratowniku
- należy sprawdzać co 2 – 3 minuty tętno i oddech.
Nie wolno:
Należy:
Ułożenie:
3.Postępowanie z nieprzytomnym przy zaburzeniach oddychania
Niezbędny do życia tlen wdychany jest przez nos i (lub) usta, a następnie drogami oddechowymi, czyli przez krtań, tchawicę, oskrzela dociera do płuc, skąd przedostaje się do krwi, a z krwią do wszystkich narządów. W oddychaniu biorą również udział mięśnie klatki piersiowej i żebra. Oddychanie jest kontrolowane przez centralny układ nerwowy. Uraz lub niewydolność któregokolwiek z elementów biorących udział w oddychaniu prowadzi do zaburzeń. Wszelkie sytuacje powodujące zaburzenia w oddychaniu wymagają natychmiastowej pomocy.
Objawy:
- przyśpieszony, płytki oddech
- kaszel, niekiedy z wykrztuszeniem
- świsty, rzężenie słyszalne w czasie wydychania i wdychania powietrza
- sinica warg i paznokci
- zaburzenia świadomości
- zatrzymanie oddechu
- utrata przytomności
Nie wolno:
- zostawić ratowanego samego
- podawać niczego doustnie
- podkładać niczego pod głowę
- układać rannego w pozycji która jest dla niego niewygodna.
Należy:
- sprawdzić czy ratowany oddycha – jeśli nie – natychmiast rozpocząć sztuczne oddychanie
- sprawdzić, czy ratowany ma wyczuwalne tętno i czy oddycha – jeśli nie – rozpocząć resuscytację
- wezwać Pogotowie Ratunkowe
- sprawdzić czy zaburzenia oddychania nie polegają jedynie na przyśpieszonym oddechu; przyczyną może być zdenerwowanie; uspokoić ratowanego i postarać się, aby zwolnił tempo oddychania; spowodować, aby oddychał z taką częstotliwością jak ratownik
- sprawdzić, czy przyczyną zaburzeń jest ciało obce, które dostało się do dróg oddechowych
- dowiedzieć się od ratowanego, czy zaburzeniom towarzyszy ból w klatce piersiowej (piekący, gniotący zlokalizowany za mostkiem)
- dowiedzieć się od ratowanego, czy przyczyną zaburzeń może być spożycie substancji trujących, alkoholu, przedawkowania leków; sprawdzić czy poszkodowany ma poszerzone lub zwężone źrenice, czy ma nudności i wymioty
- dowiedzieć się od ratowanego, czy doznał urazów np. klatki piersiowej, szyi.
4. Postępowanie z poszkodowanym przy zatrzymaniu krążenia
Zatrzymanie krążenia i oddychania oznacza zaburzenia czynności serca i oddychania. Zatrzymanie krążenia prowadzi do śmierci. W wyniku zatrzymania krążenia tlen przestaje być dostarczany do narządów i tkanek. Najmniej odporny na brak tlenu jest mózg. Po 3 – 5 minutach dochodzi do obumierania komórek mózgu, potem kolejno innych narządów. W razie zatrzymania krążenia ratujący musi jak najszybciej rozpocząć resuscytację, czyli masaż serca i sztuczne oddychanie.
Objawy:
- utrata przytomności
- brak wyczuwalnego tętna na dużych tętnicach
- zatrzymanie oddechu
Nie wolno:
- opóźniać resuscytacji
- przerywać resuscytacji, jeśli tętno jest nadal niewyczuwalne lub ratowany nadal nie oddycha
- zostawiać ratowanego samego.
Należy:
- wezwać Pogotowie Ratunkowe i zawiadomić dyspozytora o rozpoczęciu resuscytacji
- zapewnić udział innych osób w resuscytacji
- ułożyć ratowanego na wznak na twardym podłożu
- sprawdzić, czy ratowany ma wyczuwalne tętno – najlepiej robić to na tętnicy szyjnej lub na tętnicy udowej (w pachwinie). Tętno można mierzyć dwoma palcami lub trzema (wskazującym, środkowym i serdecznym)
- sprawdzić czy ratowany oddycha
- uklęknąć przy ratowanym
- udrożnić drogi oddechowe ratowanego; usunąć palcem zabezpieczonym rękawiczką lub owiniętym np. torebką foliową z jego ust sztuczną szczękę, resztki jedzenia, wymiociny, ciała obce
- odgiąć głowę do tyłu, tak by broda skierowana była ku górze
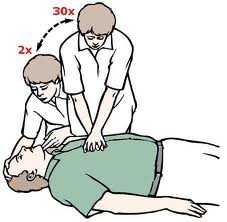
- rozpocząć resuscytację od sztucznego oddychania metodą usta – usta; nabrać powietrze i wdmuchnąć je do ust zaciskając palcami nos ratowanego; po dwóch wdmuchnięciach powietrza przerwać sztuczne oddychanie
- rozpocząć masaż serca; ułożyć lewą dłoń na dolnej części mostka, prawą na lewej i ucisnąć mostek nie zginając rąk w łokciach, ucisnąć 30 razy; ponownie 2 razy wdmuchnąć powietrze i znowu 30 razy ucisnąć mostek; uciskać mostek w tempie około 100 – 120 razy w ciągu minuty
- po około minucie resuscytacji sprawdzić, czy ratowany ma wyczuwalne tętno i czy oddycha – jeśli sztuczne oddychanie wykonywane jest skutecznie to klatka piersiowa powinna po każdym wdechu unosić się, a następnie opadać; jeś1i ruchy klatki piersiowej są, niewidoczne, poprawić ułożenie głowy i sprawdzić czy drogi oddechowe są drożne
- jeśli resuscytacja, dwie osoby, jedna wykonuje masaż serca, a druga sztuczne oddychanie; należy wdmuchiwać powietrze w stosunku 1 : 5, to znaczy po jednym wdmuchnięciu powietrza drugi ratownik pięć razy uciska mostek
- sprawdzić, czy ratowany ma wyczuwalne tętno i czy oddycha – jeśli nie – prowadzić resuscytację; jeśli ma wyczuwalne tętno, ale me oddycha – prowadzić sztuczne oddychanie; jeśli ratowany ma wyczuwalne tętno i oddycha – kontrolować jego stan do przyjazdu Pogotowia
5. Postępowanie z poszkodowanym przy oparzeniach
Oparzenia, są jednym z najczęstszych uszkodzeń ciała towarzyszących różnego rodzaju wypadkom. Większość z występujących oparzeń, może być leczona prostymi środkami w domu. Niestety czasem interwencja lekarza jest niezbędna. Najkorzystniej jest jednak zadbać o bezpieczeństwo swoje i swojej rodziny stosując bardzo proste działania prewencyjne.
Najczęstsze przyczyny powstawania oparzeń:
- oparzenia powstałe w wyniku rozlania gorących płynów(herbata, kawa, olej)
- kontrakt z ogniem oraz rozgrzanymi przedmiotami(kuchenki, piece, żelazko, gorący metal)
- oparzenia chemiczne(środki czystości, kwas z baterii, wybielacze, chemikalia)
- poparzenia elektryczne
- poparzenia słoneczne
Typy oparzeń:
Oparzenia można podzielić wg podstawowej trzystopniowej skali. Skala ta wyraża rozległość oraz siłę doznanych uszkodzeń. Z wyżej wymienionych przyczyn powstawania oparzeń, każda jest wstanie spowodować nawet najcięższe uszkodzenia ciała. Przyczyny powstawania oparzeń determinują jednak sposób postępowania z poszkodowanym i udzielania pomocy. Najważniejszą zasadą postępowania charakterystyczną dla wszystkich typów oparzeń, jest jak najszybsze ochłodzenie rejonu oparzeń. Pomaga to zredukować uszkodzenia skóry oraz tkanek leżących pod skórą.
1.Pierwszy stopień oparzeń:
Oparzenia ograniczają się tylko do wierzchnich warstw skóry.
Oznaki: zaczerwienienie skóry, ból, opuchlizna, nie występują pęcherze. Podczas delikatnego naciskania na skórę, przybiera ona często kolor biały.
Czas leczenia: czas leczenia wynosi od 3 do 6 dni. Może nastąpić łuszczenie się oparzonej skóry(po 1-2 dni).
Czas leczenia: czas leczenia wynosi od 3 do 6 dni. Może nastąpić łuszczenie się oparzonej skóry(po 1-2 dni).
2.Drugi stopień oparzeń:
Oparzenia drugiego stopnia, są już bardziej poważne. Obejmują one głębokie warstwy skóry.
Oznaki: oznakami oparzeń drugiego stopnia są pęcherze, zaczerwienienie skóry, ból. Skóra może przyjmować zarówno kolor jasno biały jak i ciemno czerwony.
Czas leczenia: Czas leczenia jest ściśle uzależniony od rozległości oparzeń i moze wynosić do 7 lub więcej dni.
Oznaki: oznakami oparzeń drugiego stopnia są pęcherze, zaczerwienienie skóry, ból. Skóra może przyjmować zarówno kolor jasno biały jak i ciemno czerwony.
Czas leczenia: Czas leczenia jest ściśle uzależniony od rozległości oparzeń i moze wynosić do 7 lub więcej dni.
3.Trzeci stopień oparzeń:
Trzeci stopień oparzeń, jest najbardziej poważnym ze wszystkich stopni. Oparzenia obejmują tutaj wszystkie warstwy skóry oraz tkanki leżące pod skórą.
Oznaki: skóra może przyjmować wygląd wosku, bądź też może dochodzić do zwęglenia skóry i tkanek. W początkowej fazie oparzenia nie odczuwalny jest silny ból, ze względu na uszkodzenia nerwów.
Czas leczenia: Czas leczenia uzależniony jest od rozległości powstałych obrażeń. Często stosuje się przeszczepy skóry z innych zdrowych części ciała. Poparzenia trzeciego stopnia mogą kończyć się śmiercią poszkodowanego.
Co robić w przypadku oparzeń?
Czas leczenia: Czas leczenia uzależniony jest od rozległości powstałych obrażeń. Często stosuje się przeszczepy skóry z innych zdrowych części ciała. Poparzenia trzeciego stopnia mogą kończyć się śmiercią poszkodowanego.
Co robić w przypadku oparzeń?
Jeśli zorientujesz się, że osoba poszkodowana ma drugi lub trzeci stopień oparzeń, należy niezwłocznie wezwać pomoc medyczną. Jeśli poparzenia są pierwszego stopnia, należy sprawdzić jak rozległą powierzchnię ciała obejmują. W przypadku 15% do 20% uszkodzenia ciała należy postąpić jak w przypadkach poprzednich. Jeśli poparzone jest dziecko, należy nie okładać go mokrymi kompresami lub ręcznikami. Mogłoby to doprowadzić do hipotermii. Należy również wzywać pomoc w przypadku poparzeń prądem oraz w przypadku poparzeń chemicznych.
Uszkodzenia pierwszego stopnia:
Usuń ubranie z obszaru objętego oparzeniem. Następnie należy w miarę możliwości umieścić poparzone miejsca pod strumieniem zimnej wody (jeśli woda jest niedostępna, można użyć dowolnego zimnego płynu pitnego). Nie należy jednak używać lodu do ochładzania poparzonych miejsc. Pamiętaj, aby nie nakładać na poparzone miejsca żadnych tłuszczów ani masła. Mogło by to doprowadzić do zakażenia.
Jeśli poparzenia są mało rozległe należy pokryć oparzone miejsca gazą sterylną lub bandażem. Można podać oparzonej osobie środki przeciwbólowe(np. ibuprofen).
Jeśli poparzenia są mało rozległe należy pokryć oparzone miejsca gazą sterylną lub bandażem. Można podać oparzonej osobie środki przeciwbólowe(np. ibuprofen).
Uszkodzenia drugiego i trzeciego stopnia:
Należy niezwłocznie wezwać pomoc medyczną. Do czasu przyjazdu pomocy należy poszkodowanego położyć w takiej pozycji, aby nie uszkadzać poparzonej skóry i tkanek. Dalej, należy usunąć wszelkie ubranie lub biżuterię z okolic oparzeń. Pamiętaj!! Nie usuwaj części ubrań, które przywarły do skóry. Nie wolno również przebijać żadnych pęcherzy powstałych przy oparzeniach.
Można położyć na miejsca oparzeń sterylne, mokre bandaże.
Oparzenia powstałe w wyniku działania ognia.
Można położyć na miejsca oparzeń sterylne, mokre bandaże.
Oparzenia powstałe w wyniku działania ognia.
Najpierw ugaś ogień. Można to zrobić, przetaczając palącą się osobę po ziemi. Przykryj poparzoną osobę kocem lub marynarką. Usuń spalone części ubrań oraz biżuterię z okolicy oparzeń. Wezwij niezwłocznie pomoc medyczną. Dalej należy postępować zgodnie z zaleceniami dla drugiego i trzeciego stopnia poparzeń.
Oparzenia chemiczne i elektryczne
Przemywaj poparzone miejsca bieżącą wodą przez 5 lub więcej minut. Jeśli oparzenia są rozległe, można użyć wanny, prysznica, lub nawet węża ogrodowego. Pamiętaj, aby nie zdejmować żadnego ubrania, zanim nie przemyjesz poszkodowanego wodą. Po obmyciu poszkodowanego, można usunąć ubrania z okolicy oparzeń. Jeśli oparzenia są mało rozległe, należy przemywać je przez następne 10-20 minut. Następnie należy opatrzyć ranę sterylnym opatrunkiem.
Oparzenia chemiczne twarzy i oczu wymagają natychmiastowej reakcji. Należy płukać dużą ilością wody oraz wezwać natychmiast lekarza.
Czasem oparzenia elektryczne i chemiczne mogą być niewidoczne i obejmować tkanki wewnętrzne. W przypadku, gdy dziecko połknęło substancję szkodliwą należy niezwłocznie powiadomić lekarza.
Oparzenia chemiczne twarzy i oczu wymagają natychmiastowej reakcji. Należy płukać dużą ilością wody oraz wezwać natychmiast lekarza.
Czasem oparzenia elektryczne i chemiczne mogą być niewidoczne i obejmować tkanki wewnętrzne. W przypadku, gdy dziecko połknęło substancję szkodliwą należy niezwłocznie powiadomić lekarza.

6. Postępowanie z poszkodowanym przy odmrożeniach
W następstwie odmrożenia dochodzi do częściowego, a nawet całkowitego ograniczenia przepływu krwi w odmrożonej części ciała. Gwałtowne, powierzchowne i nadmierne ogrzanie odmrożonej skóry może spowodować powstanie oparzeń i nasilenie zmian martwiczych. Oziębione tkanki są podatne na urazy mechaniczne.
Objawy:
- zaczerwienienie skóry
- ból
- pęcherze
- twarda, przemarznięta skóra
- martwica skóry i mięśni
Nie wolno:
- rozgrzewać gwałtownie odmrożonych części ciała
- stosować masażu do rozgrzania odmrożonych części ciała
- przekłuwać pęcherzy powstałych po odmrożeniu.
Należy:
- ustalić czy odmrożenie jest powierzchowne, głębokie, czy też doszło już do martwicy tkanek (tkanka taka ma czarny kolor); najpierw sprawdzić nos, uszy i palce, ponieważ te części ciała najłatwiej można odmrozić
- przenieść ratowanego do ciepłego pomieszczenia
- odmrożone części ciała ratowanego zanurzyć w wodzie (o temperaturze około 28 0C i po chwili podnosić stopniowo temperaturę wody do 37 0C); okres podnoszenia temperatury wody powinien wynosić około 20 minut
- nałożyć opatrunek na uszkodzoną, skórę
- uprzedzić ratowanego, że ból i obrzęk będą, narastały
- podać cieple napoje
- zawieźć ratowanego do lekarza
7.Postępowanie z poszkodowanymi przy złamaniach.
Złamanie kości najczęściej spowodowane jest urazem mechanicznym. Jeśli złamana kość przebije skórę, jest to złamanie otwarte. Jeśli nie dojdzie do przebicia skóry, jest to złamanie zamknięte. Złamaniu najczęściej ulegają kończyny. Rzadziej dochodzi do złamania żeber, obojczyka, miednicy, kręgosłupa, szczęki.
Objawy:
- ból
- obrzęk
- krwawienie
- zmiana zabarwienia skóry
- zmiana kształtu
- trudności w poruszaniu
- widoczne w ranie odłamy kostne
Nie wolno:
- ruszać ratowanego bez wyraźnej potrzeby
- przemieszczać ratowanego bez unieruchomienia złamanej części ciała
- poruszać złamania. części ciała
- samodzielnie nastawiać złamanej kończyny
- podawać niczego doustnie
- zostawić ratowanego samego
Należy:
- wezwać Pogotowie Ratunkowe lub zawieść ratowanego do szpitala
- zdjąć ze złamanej części ciała biżuterię oraz jeśli to koniecznie, ubranie; odzież najlepiej rozciąć
- unieruchomić dwa sąsiednie stawy
- udzielać pierwszej pomocy bardzo delikatnie, uprzedzając ratowanego o tym co będzie robione

8. Postępowanie z poszkodowanym przy krwotokach
Dorosły człowiek ma około 5 – 6 litrów krwi. Krew płynie naczyniami krwionośnymi: tętnicami – bogata w tlen i żyłami – odtleniona. Z uszkodzonej tętnicy krew wypływa pod dużym ciśnieniem i jest jasnoczerwona. Podczas krwotoku żylnego krew jest ciemniejsza i wypływa pod mniejszym ciśnieniem. Krwotok, w wyniku którego krew wydostaje się na zewnątrz, nazywa się zewnętrznym, krwotok do jam ciała – wewnętrznym. W organizmie zdrowego człowieka działają, mechanizmy, które powodują krzepnięcie krwi i powstawanie skrzepu. Im wolniej krew wypływa, tym łatwiej powstaje skrzep i zasklepiają się naczynia. Krwotok może stanowić zagrożenie życia.
Objawy:
- krwawienie z rany w wyniku przerwania ciągłości skóry
- krwawienie z nosa, jamy ustnej, oka, ucha, z dróg rodnych u kobiet poza okresem miesiączki
- pojawienie się krwi w wymiocinach
- wystąpienie krwi w moczu
- oddawanie czarnego, smolistego stolca oraz pojawienie się kiwi w trakcie wypróżniania
- bladość śluzówek oczu, ust
- przyśpieszenie słabo wyczuwalnego tętna
- osłabienie
- zaburzenia świadomości
- utrata przytomności
Nie wolno:
- myć rozległych ran
- usuwać z ran ciał obcych
- używać wąskich opasek uciskowych (np. sznurka)
- tamować krwotoku przez ucisk w miejscu krwawienia, jeśli zraniona jest gałka oczna, w ranie znajduje się ciało obce lub gdy podejrzewa się złamanie kości czaszki
- ruszać ratowanego, jeżeli podejrzewa się uraz kręgosłupa lub złamanie kości
Należy:
- wezwać Pogotowie Ratunkowe w przypadku obfitego krwawienia lub podejrzenia krwotoku wewnętrznego
- ocenić, czy krwotok jest wewnętrzny czy zewnętrzny, z jednego miejsca czy z kilku, skąpy czy obfity
- zachować czystość, gdyż otwarta rana jest podatna na zakażenie
- włożyć sterylne rękawice gumowe, gdyż kontakt z krwią może być niebezpieczny
- spróbować opanować krwawienie przez uciśnięcie lub założenie powyżej miejsca krwawienia opaski uciskowej
- sprawdzić tętno na szyi lub w okolicy nadgarstka
- zabrać z ratowanym dokumenty z wpisem grupy krwi ratowanego

9.Postępowanie z poszkodowanym przy skaleczeniach
Skaleczenie powstaje w wyniku przerwania ciągłości skóry, utrata krwi jest niewielka. U osób zdrowych po chwili w miejscu zranienia tworzy się skrzep. Tylko niektóre skaleczenia wymagają uciśnięcia. Wszystkie natomiast trzeba oczyścić i chronić przed zakażeniem np. tężcem. W razie zranienia i zanieczyszczenia rany decyzję dotyczącą dalszego postępowania trzeba pozostawić lekarzowi.
Objawy:
- pojawienie się niewielkiego krwawienia
- zaczerwienienie i (lub) obrzęk
- ból w okolicy zranionego miejsca
- gorączka
- używać waty ani ligniny do opatrywania ran
- umyć i zdezynfekować skaleczone miejsce
- założyć na małe skaleczenie plaster z opatrunkiem
- jeśli krwawienie utrzymuje się, ucisnąć skaleczone miejsce i zabandażować
- zadbać o to, aby skaleczona część ciała była utrzymana w czystości
- jeśli skaleczenie powstało w wyniku pogryzienia, zawieść ratowanego do lekarza
Nie wolno:
Należy:

